大腸がんを見つけるために必要な検査について説明します|食生活の欧米化により大腸がんは増加傾向です
 飯田 修史 医師足立外科胃腸内科医院 院長
飯田 修史 医師足立外科胃腸内科医院 院長 大腸がんとはどんな病気か?
食生活の欧米化により大腸癌は増加傾向です。発生要因として環境的要因(高蛋白・高脂肪の摂取など)と遺伝的要因(複数の癌遺伝子、癌抑制遺伝子の変化など)の両面が関与しているとされています。
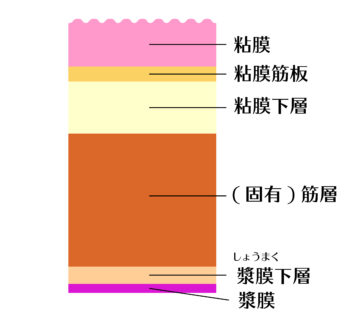
大腸壁は内側から粘膜、粘膜筋板、粘膜下層、(固有)筋層、漿膜(しょうまく)下層、漿膜の6層により構成されています。大腸の内側の粘膜から発生した「がん」は大腸壁の上下方向、水平方向にひろがっていきます。大腸がんの浸潤が粘膜または粘膜のすぐ下の層(粘膜下層)にとどまっているものを「早期大腸がん」といい、粘膜の下にある筋肉(固有筋層)よりも深く浸潤しているものを「進行大腸がん」といいます。
臓器の外に病変が広がることを「転移」といいます。転移にはリンパの流れにのってリンパ節にたどりつき、そこで増殖する「リンパ節転移」、血液の流れにのって他の臓器へたどりつき、そこで増殖する「血行性転移」、がん細胞が臓器の壁を越え、おなかの中(腹腔)にちらばる「腹膜転移(播種)」などがあります。
どういった症状があるのか?
早期がんや小さながんは症状もないことが多く、大腸がん検診で見つかるケースが増えています。進行癌では血便、便秘、下痢、便が細くなる、腹痛、嘔気・嘔吐、腸閉塞などの症状が出現します。
大腸がんを見つけるにはどんな検査が必要か?
便潜血検査、大腸カメラ(下部消化管内視鏡)、バリウムによる大腸透視(造影X線検査)をはじめ、CT、MRI、PETなどにより壁深達度、リンパ節転移、遠隔転移を診断し、それらに基づいて臨床病期(Stage)を決定します。
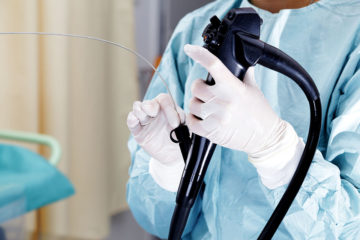
大腸カメラでは病変を直接観察でき、大きさ、形などから癌がどのくらい深くまで浸潤しているか(深達度)をある程度知ることができます。また、検査中に病変が見つかった場合、鉗子と言われる処置具を使って直接組織を採取し調べることができます。
大腸がんを予防するには
動物性の高脂肪、高たんぱくにかたよった食事、繊維食の不足などが大腸がんのリスクをあげるといわれています。野菜、果物、いも類、豆類、海藻、キノコ、穀物などをバランスよく摂取し、低脂肪、高繊維の食事を心がけることにより大腸癌になるリスクを減少させることができる可能性があります。

どんな治療があるのか?
大腸壁のどこまで癌が進行しているのか?、リンパ節転移や血行性転移、腹膜播種はあるか?など、がんがどこまで広がっているのかを総合的に判断し臨床病期(Stage)を決定します。治療方法は臨床病期(Stage)により異なります。
治療の原則は内視鏡的または外科的な癌の切除となります。
早期がんの一部に対しては内視鏡的粘膜切除術(EMR:endoscopic mucosal resection)や内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)などの内視鏡的切除が選択されます。内視鏡的治療の適応とならない切除可能大腸癌に対しては外科手術が選択されます。病変が大腸のどの部分に位置するか、大腸壁のどこまで癌が進行しているのか等を総合的に判断し手術術式を決定します。
回盲部切除、結腸右半切除、結腸左半切除、S状結腸切除、低位前方切除術、腹会陰式直腸切断術(Miles手術)などの術式があります。癌が肛門に近い直腸に存在する場合や腸閉塞状態で手術に臨んだ場合、術後の縫合不全を回避する目的で上記手術に追加して、人工肛門を同時に作成することがあります。この人工肛門は多くの場合一時的なもので、半年を目安に検査を行い、問題なければ人工肛門を閉鎖する手術を行います。
また、切除不能・進行再発大腸癌に対しては化学療法が行われます。大腸がんは粘膜にとどまっている状態であれば、ほとんどが完治可能と言われています。便に血が混ざる、便通の異常(便秘・下痢)、腹痛など少しでも自覚症状がある場合や40歳以上、家族に大腸がんの人がいる、大腸ポリープがあった、潰瘍性大腸炎の既往があるなどの方は大腸カメラ(下部消化管内視鏡)を受け、早期発見を心がけましょう。